С. Зорькина, врач-дерматовенеролог, косметолог, сертифицированный тренер компании Сеllviderm
1. ВВЕДЕНИЕ
Объемные наполнители на основе гиалуроновой кислоты, как правило, вполне безопасны. Однако их применение не исключает редкие, но весьма серьезные осложнения, варьирующиеся от гиперкоррекции, эффекта Тиндаля, акнеформных высыпаний и формирования гранулем до развития локальных некрозов, в том числе сетчатки глаза, вследствие сосудистой эмболии [1]. Некорректное введение (внутрисосудистая инъекция) препарата вызывает боль, изменение цвета кожи и ее некроз [2].
Гиалуронидаза считается препаратом выбора для лечения таких осложнений [3]. Результаты исследований демонстрируют, что инъекция гиалуронидазы в течение первых четырех часов после артериальной эмболии может значительно уменьшить объем некроза тканей. Однако препараты гиалуронидазы могут вызывать различные аллергические реакции, например локальный зуд, крапивницу, ангионевротический отек (последний развивается менее чем в 0,1% случаев). При этом частота возникновения аллергической реакции находится в прямой зависимости от применяемой дозы [4, 5]. Реакция гиперчувствительности немедленного типа, вызванная гиалуронидазой, проявляется в виде эритематозного отека через 1–2 часа [6], а отсроченная реакция такого типа может развиться даже через 24 часа [7].
Другим препаратом, применяемым для лечения осложнений контурной пластики с использованием гиалуроновой кислоты на этапе фиброзной трансформации кожи и подлежащей соединительной ткани, является комбинация бетаметазона динатрийфосфата и бетаметазона дипропионата, известная как дипроспан [8]. Механизм его действия связан со снижением пролиферации фибробластов и ослаблением синтеза ими проколлагена, а также с подавлением воспалительной реакции [9]. Несмотря на эффективность данного препарата, известны многочисленные вызываемые им побочные эффекты, такие как нарушение заживления ран, появление изъязвлений, атрофия кожи, изменение ее пигментации, боль при инъекциях [10].
Таким образом, выбор препарата, его дозировки и схемы введения для лечения осложнений контурной пластики филлерами на основе гиалуроновой кислоты становится сложной задачей даже для высококвалифицированного врача-косметолога. Значимость приобретают тщательный сбор анамнеза, выбор методов диагностики, установление механизмов развития осложнений, формирование должного комплаенса между врачом и пациентом на период лечения и длительной реабилитации.
2. ФИБРОЗНАЯ ДЕГЕНЕРАЦИЯ КОЖИ И ПОДКОЖНОЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ КАК ОСЛОЖНЕНИЕ ПОСЛЕ ВВЕДЕНИЯ ФИЛЛЕРОВ НА ОСНОВЕ ГИАЛУРОНОВОЙ КИСЛОТЫ
Клинический случай
Пациентка Ш., 43 года. Выраженная фиброзная дегенерация кожи и подкожной соединительной ткани на лице. Обратилась с жалобами на наличие обезображивающего дефекта нижней губы справа, обнажающего зубной ряд, затруднение при открывании рта и приеме пищи, нарушение артикуляции, уменьшение объема щек, выраженное уплотнение кожи со снижением ее чувствительности, отсутствие мимики в нижней половине лица.
Из анамнеза: в течение 5 лет периодически обращалась к разным врачам-косметологам для коррекции губ, носогубной и скуловой области, спинки носа, мандибулярных углов («углов Джоли») филлерами на основе гиалуроновой кислоты Surgiderm (Corneal, Франция), Teosyal (Teoxane Laboratories, Швейцария). После очередной коррекции губ разнообъемными дозами филлера развилась выраженная асимметрия, которую устранили введением 1 мл внутрикожного наполнителя Juvederm (Allergan, Франция).
В течение суток в местах инъекций появились болевые ощущения и множественные гнойничковые высыпания (рис. 1а).
1. ВВЕДЕНИЕ
Объемные наполнители на основе гиалуроновой кислоты, как правило, вполне безопасны. Однако их применение не исключает редкие, но весьма серьезные осложнения, варьирующиеся от гиперкоррекции, эффекта Тиндаля, акнеформных высыпаний и формирования гранулем до развития локальных некрозов, в том числе сетчатки глаза, вследствие сосудистой эмболии [1]. Некорректное введение (внутрисосудистая инъекция) препарата вызывает боль, изменение цвета кожи и ее некроз [2].
Гиалуронидаза считается препаратом выбора для лечения таких осложнений [3]. Результаты исследований демонстрируют, что инъекция гиалуронидазы в течение первых четырех часов после артериальной эмболии может значительно уменьшить объем некроза тканей. Однако препараты гиалуронидазы могут вызывать различные аллергические реакции, например локальный зуд, крапивницу, ангионевротический отек (последний развивается менее чем в 0,1% случаев). При этом частота возникновения аллергической реакции находится в прямой зависимости от применяемой дозы [4, 5]. Реакция гиперчувствительности немедленного типа, вызванная гиалуронидазой, проявляется в виде эритематозного отека через 1–2 часа [6], а отсроченная реакция такого типа может развиться даже через 24 часа [7].
Другим препаратом, применяемым для лечения осложнений контурной пластики с использованием гиалуроновой кислоты на этапе фиброзной трансформации кожи и подлежащей соединительной ткани, является комбинация бетаметазона динатрийфосфата и бетаметазона дипропионата, известная как дипроспан [8]. Механизм его действия связан со снижением пролиферации фибробластов и ослаблением синтеза ими проколлагена, а также с подавлением воспалительной реакции [9]. Несмотря на эффективность данного препарата, известны многочисленные вызываемые им побочные эффекты, такие как нарушение заживления ран, появление изъязвлений, атрофия кожи, изменение ее пигментации, боль при инъекциях [10].
Таким образом, выбор препарата, его дозировки и схемы введения для лечения осложнений контурной пластики филлерами на основе гиалуроновой кислоты становится сложной задачей даже для высококвалифицированного врача-косметолога. Значимость приобретают тщательный сбор анамнеза, выбор методов диагностики, установление механизмов развития осложнений, формирование должного комплаенса между врачом и пациентом на период лечения и длительной реабилитации.
2. ФИБРОЗНАЯ ДЕГЕНЕРАЦИЯ КОЖИ И ПОДКОЖНОЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ КАК ОСЛОЖНЕНИЕ ПОСЛЕ ВВЕДЕНИЯ ФИЛЛЕРОВ НА ОСНОВЕ ГИАЛУРОНОВОЙ КИСЛОТЫ
Клинический случай
Пациентка Ш., 43 года. Выраженная фиброзная дегенерация кожи и подкожной соединительной ткани на лице. Обратилась с жалобами на наличие обезображивающего дефекта нижней губы справа, обнажающего зубной ряд, затруднение при открывании рта и приеме пищи, нарушение артикуляции, уменьшение объема щек, выраженное уплотнение кожи со снижением ее чувствительности, отсутствие мимики в нижней половине лица.
Из анамнеза: в течение 5 лет периодически обращалась к разным врачам-косметологам для коррекции губ, носогубной и скуловой области, спинки носа, мандибулярных углов («углов Джоли») филлерами на основе гиалуроновой кислоты Surgiderm (Corneal, Франция), Teosyal (Teoxane Laboratories, Швейцария). После очередной коррекции губ разнообъемными дозами филлера развилась выраженная асимметрия, которую устранили введением 1 мл внутрикожного наполнителя Juvederm (Allergan, Франция).
В течение суток в местах инъекций появились болевые ощущения и множественные гнойничковые высыпания (рис. 1а).

Ввиду невозможности попасть на осмотр к проводившему данную манипуляцию врачу, пациентка обратилась к другому специалисту, который в целях устранения осложнения осуществил введение в верхнюю губу лонгидазы (дозировка и объем не установлены). Дальнейшее лечение было продолжено антибактериальными препаратами per os, на фоне чего пациентка отмечала положительную динамику.
Через две недели коррекция объема мягких тканей была продолжена путем введения филлера на основе гиалуроновой кислоты (производитель, объем не установлены) преимущественно в верхнюю губу и щечные области. После этого на лице стали появляться и прогрессировать отеки, поэтому пациентке в очередной раз было проведено подкожное введение лонгидазы. Дозировку и интервал между инъекциями пациентка не помнит, но длительность терапии составила не менее трех месяцев, а общее количество инъекций превысило десять. В течение курса терапии отеки не уменьшались, а из-за прогрессивно нарастающей асимметрии гиперкорректированных мягких тканей губ и скуловой области эстетика лица прогрессивно ухудшалась.
Для коррекции асимметрии мягких тканей лица выполнена имплантация армирующих нитей Aptos (по 5 нитей на каждую сторону) с одномоментным введением филлеров Teosyal и Juvederm в область щек и носа. После этой манипуляции в области угла губ справа появились нарастающая боль и чувство зуда, повысилась температура (точных значений пациентка не помнит). К концу третьих суток в правом углу губы образовались дефекты кожи по типу язвенно-некротических, в связи с чем назначены антибиотики и средства для локального нанесения (названий не помнит), начато введение дипроспана (в разведении). Проводимая терапия позволяла уменьшать на непродолжительное время выраженность болей, но на ее фоне у пациентки стало появляться и усиливаться чувство натяжения со стороны угла губы справа, возникли затруднения артикуляции. Инъекции дипроспана (без разведения) были продолжены в области нижнего века, щек, подбородка и над верхней губой. Объем некроза в области комиссуры губ справа стал нарастать.
В этот момент пациентка была направлена к челюстно-лицевому хирургу, который расценил язвенно-некротический дефект нижней губы справа как флегмону, требующую оперативного лечения, от которого пациентка отказалась.
На фоне самостоятельного консервативного лечения гнойная рана зажила вторичным натяжением с дефицитом тканей.
3. ЛЕЧЕНИЕ ФИБРОЗНОЙ ДЕГЕНЕРАЦИИ КОЖИ И ПОДКОЖНОЙ СОЕДИНИТЕЛЬНОЙ ТКАНИ ЛИЦА С ПРИМЕНЕНИЕМ БИОИМПЛАНТАТА «СФЕРО®ГЕЛЬ»
При осмотре: кожные покровы лица, верхних отделов шеи землистого оттенка, сухие.
При пальпации: кожные покровы плотные, спаяны с подлежащими тканями. Сформировать кожную складку в области щек, края нижней челюсти, подбородочной области, губ не представляется возможным.
Мимика средней и нижней третей лица отсутствует. Открывание ротовой щели ограничено натяжением фиброзно-измененных мягких тканей лица. Смыкание ротовой щели неполное, через дефект комиссуры и нижней губы справа просматривается зубной ряд (см. рис. 1в). Мимика верхней трети лица в компенсаторном гипертонусе. Периорбитальная область, межбровье – пастозные. Артикуляция затруднена.
После составления плана лечения на основании данных элетромиографии (ЭМГ), ультразвукового исследования (УЗИ) тканей лица и 3D-визуализации (см. рис. 1г), начата терапия биоимплантатом «Композиция гетерогенного имплантируемого геля СФЕРО®гель» (регистрационный номер РУ № ФСР 2012/13033, производитель АО «БИОМИР сервис», Россия) в вариантах исполнения Light, Medium, Long. Всего на протяжении 12 месяцев выполнено 18 процедур с различными интервалами (от 1–2 недель до 2,5 месяцев).
На первых этапах сепарирование фиброзно-измененных тканей щек, губ и подбородка потребовало применения игольной техники с введением препарата «СФЕРО®гель Light». Затем в зонах выраженного фиброза продолжено введение формы Light, а в наиболее податливых зонах, позволяющих ввести большее количество геля, стали дополнительно вводить форму Medium. Объем вводимых форм геля варьировался от 2 до 16 мл, что было обусловлено техническими возможностями формирования кожных складок для безопасного введения иглы и выполнения необходимого объема сепарации в условиях неравномерного фиброза.
Через два месяца отмечена положительная динамика с увеличением подвижности тканей лица, уменьшением дефекта в области правой комиссуры и нижней губы. Это позволило перейти на канюльную технику введения ранее применяемых форм биоимплантата «СФЕРО®гель», дополненную процедурами инвазивного RF-воздействия на аппарате Innofill. При этом вводимый объем композиций биорегенерантов был сокращен на 40–60%.
Через 6 месяцев проводимой терапии можно было приступить к восстановлению слизистых оболочек и подлежащих тканей губ и десны при участии стоматолога. Для этих целей были выбраны и последовательно применены формы «СФЕРО®гель Long», «СФЕРО®гель Medium» и «СФЕРО®гель Light» в объемах по 0,5 мл.
Через 9 месяцев биорегенерации композициями «СФЕРО®гель» отмечена положительная динамика: изменение цвета кожных покровов на телесно-розовый, уменьшение натяжения тканей и чувства скованности лица (со слов пациентки), восстановление их подвижности с возможностью сформировать кожные складки в области щек, увеличение амплитуды открывания полости рта и возможности удерживать в ней воду, улучшение артикуляции (рис. 2).
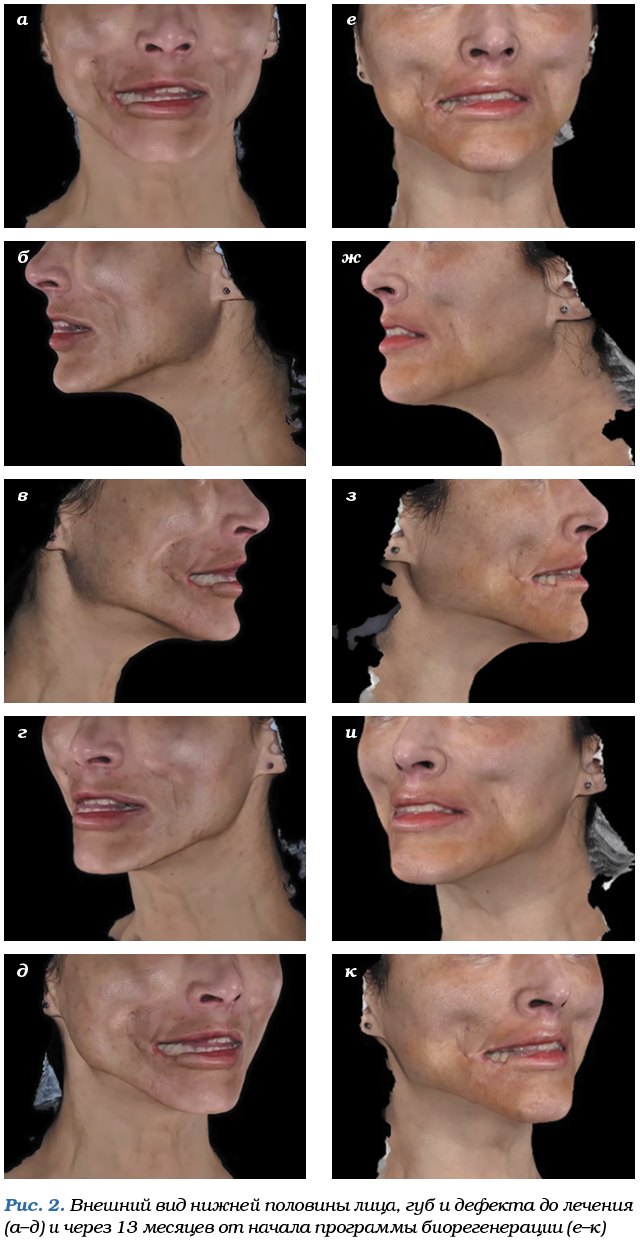
В настоящее время процесс лечения биорегенерантами «СФЕРО®гель» продолжается.
Вывод. В сложном случае восстановления объемов тканей были использованы композиции «СФЕРО®гель Light», «СФЕРО®гель Medium», «СФЕРО®гель Long». Все три формы работают в синергизме, что позволяет комплексно воздействовать на ткань и реализовать уникальные регенеративные и объемообразующие свойства препаратов.
ЛИТЕРАТУРА
Вывод. В сложном случае восстановления объемов тканей были использованы композиции «СФЕРО®гель Light», «СФЕРО®гель Medium», «СФЕРО®гель Long». Все три формы работают в синергизме, что позволяет комплексно воздействовать на ткань и реализовать уникальные регенеративные и объемообразующие свойства препаратов.
ЛИТЕРАТУРА
- Schanz S, Schippert W, Ulmer A, et al. Arterial embolization caused by injection of hyaluronic acid (Restylane). // Br J Dermato, 2002;146:928–929.
- Kim DW, Yoon ES, Ji YH, et al. Vascular complications of hyaluronic acid fillers and the role of hyaluronidase in management. // J Plast Reconstr Aesthet Surg, 2011;64:1590–1595.
- Hirsch RJ, Brody HJ, Carruthers JD. Hyaluronidase in the office: a necessity for every dermasurgeon that injects hyaluronic acid. // J Cosmet Laser Ther, 2007;9:182–185. Doi: 10.1080/14764170701291674.
- Juhlin L. Hyaluronan in skin. // J Intern Med, 1997;242:61–66.
- Lazzeri D, Agostini T, Figus M, et al. Blindness following cosmetic injections of the face. // Plast Reconstr Surg, 2012;129:995–1012.
- Narins RS, Coleman WP 3rd, Donofrio LM, et al. Improvement in nasolabial folds with a hyaluronic acid filler using a cohesive polydensified matrix technology: results from an 18-month open-label extension trial. // Dermatol Surg, 2010;36(Suppl 3):1800–1808.
- Brody HJ. Use of hyaluronidase in the treatment of granulomatous hyaluronic acid reactions or unwanted hyaluronic acid misplacement. // Dermatol Surg, 2005;31:893–897.
- Muneuchi G, Suzuki S, Onodera M, et al. Long-term outcome of intralesional injection of triamcinolone acetonide for the treatment of keloid scars in Asian patients. // Scand J Plast Reconstr Surg Hand Surg, 2006;40:111–116.
- Jones CD, Guiot L, Samy M, et al. The use of chemotherapeutics for the treatment of keloid scars. // Dermatol Reports, 2015;7:5880.
- Roques C, Téot L. The use of corticosteroids to treat keloids: A review. // Int J Low Extrem Wounds, 2008;7:137–145.
